睡眠時無呼吸症候群とは、睡眠時に呼吸に異常が現れる状態を指す

睡眠時無呼吸症候群とは、「寝ているときに低呼吸の状態に陥ったり、呼吸が止まったりしてしまう症状」のことをいいます。英語では“Sleep Apnea Syndrome; SAS”と記されます(ここでは特筆すべき理由がない限り、以下では日本語の「睡眠時無呼吸症候群」の表記で統一します)。
「無呼吸状態になる」としていますが、睡眠時無呼吸症候群を直接的な原因として窒息死することはありません。しかし日中に強烈な眠気などが起きやすくなるため、交通事故などを起こしやすくなります。また睡眠時無呼吸症候群を放置しておくと、心疾患で死亡する確率が高くなります。
睡眠時無呼吸症候群は自覚症状がなく、一人暮らしの人の場合はかなり気づきにくい症状だといえます。しかし睡眠時無呼吸症候群に陥った場合大きないびきを伴うことが多いため、同居家族がいる人などは異変に気付きやすいでしょう。
睡眠時無呼吸症候群はどんな人に起こりやすい?

睡眠時無呼吸症候群はどんな人でも患う可能性があるものですが、下記のような特徴を持っている人は特に注意が必要です。
肥満状態の人
睡眠時無呼吸症候群のもっとも代表的なリスクの一つが「肥満」です。
睡眠時無呼吸症候群の原因のひとつに、「気道が狭くなっていること」があります。肥満状態の人は喉にも脂肪がついているため、睡眠時無呼吸症候群に陥りやすいといえます。
睡眠時無呼吸症候群を患っている人のうちの60パーセント近くは肥満状態にあるとされています(70パーセントとしているデータもあります)。
そのため、肥満と睡眠時無呼吸症候群は切っても切り離せない関係だといえるでしょう。。
ただし、太っていない人であっても睡眠時無呼吸症候群を患う可能性はゼロではありません(詳しくは後述します)。
生活習慣が乱れている人
睡眠時無呼吸症候群は、「生活習慣」と密接に関係しています。暴飲暴食を繰り返していたり、不規則で好き嫌いの多い食事をしていたり、煙草を吸っていたり、限度を超えた飲酒をしていたりした場合、睡眠時無呼吸症候群を患いやすくなります。
またこのような「生活習慣の乱れ」は、しばしば「生活習慣病」を呼び込みます。そしてこの生活習慣病は睡眠時無呼吸症候群を悪化させる原因となるだけでなく、睡眠時無呼吸症候群もまた生活習慣病を悪化させる原因となります。
そのため、睡眠時無呼吸症候群の治療においては、「生活習慣の見直し」も重要になってきます。
心の病を抱えている人
意外に思われるかもしれませんが、心の病は睡眠時無呼吸症候群を引き起こす原因になりえます。うつ病を患っている人はこれを患っていない人に比べて睡眠時無呼吸症候群に悩まされやすいという研究結果が出ているのです。
また、睡眠時無呼吸症候群を患っている人はそうではない人に比べて、うつ病を患いやすくなります。
「生活習慣の乱れ」と同じで、心の病は睡眠時無呼吸症候群の発症要因となり、睡眠時無呼吸症候群は心の病の発症要因となるのです。
なおこの研究結果を受けて、「うつ病を患うと運動する気力がなくなって太りやすくなり、睡眠時無呼吸症候群を患うと日中に眠気が起きて運動できなくなり太りやすくなってしまうからではないか」とする医師もいます。
やせ型なのに……なぜ睡眠時無呼吸症候群になるの?

上記で述べたように、睡眠時無呼吸症候群の一番の危険要因はやはり「肥満」です。
しかし実際には肥満状態にない人であっても、睡眠時無呼吸症候群を患うことはあります。
それはなぜなのでしょうか。
ここからは、特に「やせ型の人でも睡眠時無呼吸症候群に悩まされやすい人の傾向」について解説していきます。
顎が小さかったり首が短かったりする
人の体形や顔の形は、一人ひとりすべて異なります。そしてその異なる体形のなかに、「睡眠時無呼吸症候群を起こしやすい体形」があります。
やせている人であっても、顎が小さかったり首が短かったりすると、舌や軟口蓋(いわゆる「のどちんこ」はこれの一部にあたる)が気道をふさぎやすくなります。その結果として、脂肪がついていないにも関わらず、睡眠時無呼吸症候群に陥ることがあるのです。
ちなみに東洋人(日本人)は欧米人に比べてこの傾向が顕著であるため、「日本人は、遺伝的に睡眠時無呼吸症候群に陥りやすい要素がある」と分析する医師もいます。
口や喉の大きさ以外のところに原因がある
普段私たちはあまり意識しませんが、私たちの「舌」もまた筋肉でできています。そして筋肉は、加齢とともに徐々に衰えていきます。この「衰えていくスピード」には個人差はありますが、「衰えていくこと」自体をストップさせることはできません。
筋肉がやせてきてしまった場合、舌は口腔内にしっかり収まることが難しくなります。その結果として喉の方に舌が落ち込んでしまい、睡眠時無呼吸症候群を招いてしまうことがよくあるのです。
また、鼻づまりがあったり、お酒を飲みすぎたりした場合も、睡眠時無呼吸症候群が起きやすくなるので注意が必要です。
更年期に入っており、女性ホルモンの分泌量が減っている
女性ホルモンは、20代~30代をピークに40代から徐々に分泌量が減り始め、そして閉経を迎える50代で激減します。
女性ホルモンは女性らしい体つきを作るためのホルモンなのですが、筋肉を支える役割なども持っています。女性ホルモンの分泌量が減少する50代に差し掛かると、この「筋肉を支える力」なども期待しにくくなります。
女性は男性に比べて睡眠時無呼吸症候群になりにくいとされています。しかし更年期に差し掛かった女性の場合は、「更年期で女性ホルモンンの分布量が減って起きるトラブルのうちのひとつとして、睡眠時無呼吸症候群があること」を押さえておくべきでしょう。
またここでは「女性ホルモン」を取り上げていますが、男性ホルモンや甲状腺ホルモンなども睡眠時無呼吸症候群に影響を与えます。
睡眠時無呼吸症候群になりやすい睡眠薬などを利用している
一部の睡眠薬には、睡眠時無呼吸症候群を引き起こしやすくなる副作用があります。
その代表例として、よく名前の知られた「デバス」「ハルシオン」などが挙げられます。
これは「ベンゾジアゼピン系睡眠薬」に分類されるものなのですが、この系統の睡眠時無呼吸症候群は気道の筋肉を緩め、気道を閉じさせてしまう働きがあります。そのため、この睡眠薬を利用していると、睡眠時無呼吸症候群が悪化する可能性があります。
このため、すでに睡眠薬を利用している人や、日中の眠気を解消するために睡眠薬の処方を必要とする人は、注意が必要です。
やせ型の人の睡眠時無呼吸症候群の対策~まずは手近なところから

ここまで、「睡眠時無呼吸症候群を起こしやすい人」「やせ型であっても、睡眠時無呼吸症候群を患うことはある」と解説してきました。
それでは、「自分は睡眠時無呼吸症候群かも」「家族に睡眠時無呼吸症候群ではないかと言われた」という場合は、どうしたらよいのでしょうか。
それについて解説していきます。
まずはクリニックに相談を
「睡眠時無呼吸症候群かもしれない」と疑われる場合は、まずはクリニックに相談に行くようにしてください。
睡眠時無呼吸症候群はそれだけでは直接的に死に結び付く症状ではありませんが、放置することで交通事故や心疾患のリスクが跳ね上がるものです。クリニックで睡眠時無呼吸症候群であると判断されたのであれば、ふさわしい対処策を講じていかなければなりません。
また、「睡眠時無呼吸症候群だと思っていたけれど、実際にはもっと大きな病気が裏に潜んでいた」ということもあり得ます。
独断で判断・対処することはやめて、まずはクリニックで正式な診断を受けるようにしてください。
横向きで寝るなどの工夫を行う
睡眠時無呼吸症候群は、仰向けで寝ることで悪化します。舌が喉の奥に落ち込みやすくなり、空気(酸素)が通りにくくなってしまうからです。そのため、毎日横向きで寝るように工夫しましょう。抱き枕を使うなどすれば、横向きで寝やすいかと思われます。
また、背中にテニスボールなどを張り付け、仰向けになって寝そうになったら「警告」してくれるようにしておくのもよいでしょう。テニスボールがベッドにあたってゴツゴツすると不快ですから、自然に横向きで眠れるようになっていくはずです。
この「横になって眠ること」は、だれでもすぐに取り組めるものです。改善はここから初めて行きましょう。
生活習慣を見直す
すでに述べた通り、生活習慣病は睡眠時無呼吸症候群のリスク要因になり、また睡眠時無呼吸症候群は生活習慣病のリスク要因となりえます。そのため、生活習慣の見直しも行いましょう。
食事は、好き嫌いなく、栄養価のバランスが取れたものを規則正しく食べるようにします。
お酒は、可能ならば禁酒します。難しいようならば節酒し、厚生労働省の掲げる「適量(ビール中瓶1本)」を大きく逸脱しない程度に楽しむようにします。
喫煙者ならば禁煙するのが望ましいといえます。どうしても止められないということであれば、吸う量を減らしましょう。
また、ストレス解消方法を多く持ち、実践し、ストレスから身を守るようにしてください。
薬の見直しを行う
上では、「睡眠薬は睡眠時無呼吸症候群の悪化の原因となりうる」としました。
しかし睡眠時無呼吸症候群に陥ると、日中の眠気を解消するべく「夜にきちんと眠れるようになる薬」が必要となることも多いといえます。また、睡眠時無呼吸症候群を患う前から睡眠薬を使っている人もいるでしょう。そのような場合は、マイスリーなどの、非ベンゾジアピン系の睡眠薬を利用する必要があります。
睡眠時無呼吸症候群にとって、睡眠薬は禁忌ではありません。ただし、種類を選ぶ必要はあります。すでに睡眠薬を使っているのであれば、非ベンゾジアンピン系への切り替えも視野に入ってくるでしょう。
やせ型の人の睡眠時無呼吸症候群の対策~一歩進んだ治療方法
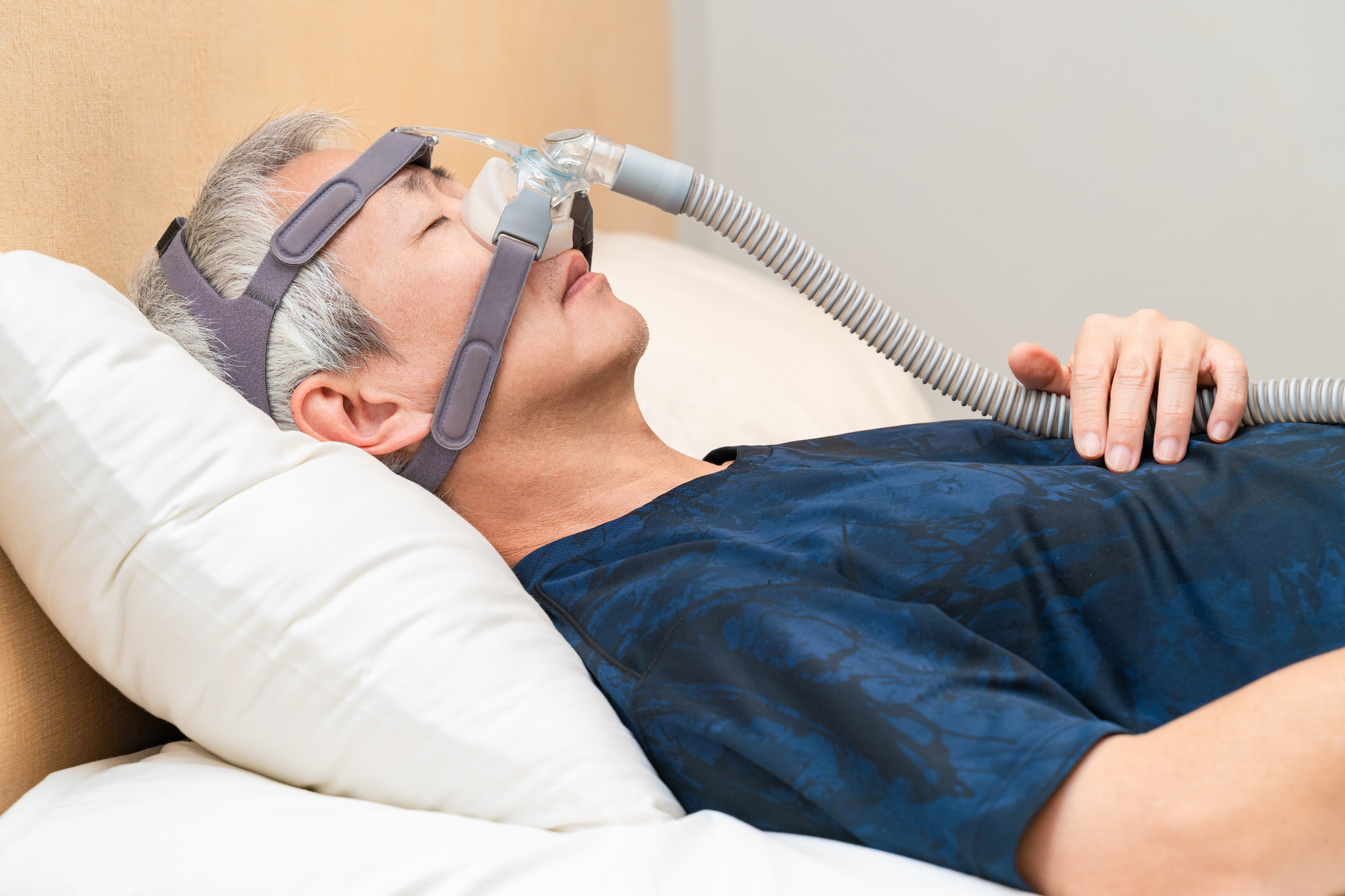 睡眠時無呼吸症候群は非常に厄介なものではありますが、医学的な治療方法もすでに確立されています。
睡眠時無呼吸症候群は非常に厄介なものではありますが、医学的な治療方法もすでに確立されています。
これについて解説していきます。
薬を使った治療
睡眠時無呼吸症候群は、マウステープや経口摂取薬などを利用することで改善がはかれる可能性が高いとされています。
通販などでも買えるマウステープは、「貼るだけでOK」という手軽さが魅力です。
呼吸を調節してくれる経口摂取薬の摂取によって4人に1人~2人に1人程度は症状の改善が見られるとされていますし、点鼻スプレーを使うことでも睡眠時無呼吸症候群が改善できるとされています。
なお薬による治療は、重症度によっては手術よりも有用性が高いという特徴があります。
※薬は、必ず医師の指導を受けて、用法容量を順守してください。
器具類を利用する
睡眠時無呼吸症候群を治療するための方法として、「器具を利用すること」が挙げられます。たとえば、顎をやや前に引き出すことで呼吸を手助けする「マウスピース」がこれにあたります。
また、睡眠時無呼吸症候群の治療方法としてもっとも有名な「CPAP」は圧縮した酸素を気道に送るものであり、非常に有用です。
なおこれらの器具の多くは、2022年現在は保険診療の対象とされています。交換の手間などは必要ですし旅行先に持って行かなければならないなどのデメリットはありますが、安価であり、かつ有用性の高い治療方法としてよく選ばれています。
手術
睡眠時無呼吸症候群を解消するための手術もあります。
手術は主に、「口蓋垂軟口蓋咽頭形成術」と「レーザー手術」に分けられています。前者は非常に長い歴史を持つ手術なのですが、痛みが強く、手術をしたとしても再発率が高いため積極的には選ばれていません。
後者は前者に比べて痛みが少なくいびきの音も抑えられるとされているやり方です。ただし、睡眠時無呼吸症候群の場合、「手術は、薬や器具類でも対応できない睡眠時無呼吸症候群であっても治せる選択肢である」とは言い切れないため、手術に踏み切るかどうかはよく相談しなければなりません。
【補足】ホルモン剤などによるホルモンの補充
男性の場合は睡眠時無呼吸症候群を患っている人の場合は男性ホルモンであるテストステロンの補充は禁忌とされています。
アメリカからは、「女性の睡眠時無呼吸症候群は女性ホルモンの低下によるところも大きい。女性ホルモンを投与したところ、閉経前の女性と閉経後の女性の睡眠時無呼吸症候群は同等程度となった」という報告が上がっています。
このように、ホルモンと睡眠時無呼吸症候群には深い関係があります。
言い方を変えれば、「ホルモンの補充によって、睡眠時無呼吸症候群を解消することができる場合もある」となります。その例が、「甲状腺機能低下症による睡眠時無呼吸症候群」です。
中年期以降の女性によく起こりやすい病気として、「甲状腺機能低下症」があります。この病気は甲状腺ホルモンの低下によって引き起こされるものであるため、甲状腺ホルモンを投与することによって改善します。この病気はしばしば睡眠時無呼吸症候群を伴いますが、甲状腺ホルモンの不足による睡眠時無呼吸症候群の場合は、甲状腺ホルモンの投与によって睡眠時無呼吸症候群を解消する方法が取られることもあります。
まとめ
やせ型の人でも睡眠時無呼吸症候群を患う可能性はゼロではありません。さまざまな要因で、やせ型の人であっても睡眠時無呼吸症候群に悩まされることはあります。しかし睡眠時無呼吸症候群の治療法は確立しているので、医師と話し合うことで、きっと自分に合った治療方法を見つけていけるはずです。
よくある質問
Q.睡眠時無呼吸症候群は遺伝する?
A.睡眠時無呼吸症候群自体は遺伝しないが、リスク要因は遺伝する
睡眠時無呼吸症候群自体は遺伝性の病気ではありません。しかし太りやすい体質や顔~顎~喉の形などの、「睡眠時無呼吸症候群のリスク要因となりうるもの」に関しては遺伝します。このため、体形や顔の形が親と同じで、かつ親が睡眠時無呼吸症候群を患っている場合、子どももこれを患う可能性が高いといえます。
Q.女性と男性でどちらが睡眠時無呼吸症候群になりやすい?
A.男性の方が比較的なりやすいです。睡眠時無呼吸症候群患者の男女比は、2~3:1です。つまり、男性の方が女性の2~3倍ほど睡眠時無呼吸症候群になりやすいといえます。特に30代以降の男性は、これに悩まされやすい傾向にあります。なお女性は、閉経後にこれを患う可能性が高いといえます。
参考文献
- 睡眠時無呼吸症候群になりやすい人とは | SAS対策支援センター
- 総合南東北病院 睡眠障害|睡眠時無呼吸症候群
- 睡眠時無呼吸症候群の治療でうつ病の症状が改善? | 横浜弘明寺呼吸器内科クリニック健康情報局
- 睡眠時無呼吸症候群でも使える睡眠薬とは? | 横浜弘明寺呼吸器内科クリニック健康情報局
- コラム6:安眠を目指して | 総合東京病院【公式】
- ベンゾジアゼピン系睡眠薬一覧表
- 女性の睡眠時無呼吸症候群 横浜・中川駅前歯科
- 更年期ではどんな睡眠障害が多いですか | 阪野クリニック
- Category:テストステロンと睡眠時無呼吸症候群 | 大東製薬工業公式BLOG
- ホルモン注射| 医療法人社団 東信会 新宿南リウマチ膠原病クリニック
- 内科の病気|西宮市 星野耳鼻咽喉科睡眠呼吸センター
- マウスピース治療-いびき外来 睡眠時無呼吸症候群(SAS)治療 日帰りレーザー手術 慶友銀座クリニック 東京都中央区
- 睡眠時無呼吸症候群の治療~適切な治療を見つけるために~|睡眠医療センター|大阪回生病院
- 睡眠時無呼吸症候群の薬物治療 横浜・中川駅前歯科
- 重度の睡眠時無呼吸肥満男性における通常量のテストステロン療法 | 大東製薬工業公式BLOG
- 睡眠時無呼吸症候群 – 独立行政法人国立病院機構 近畿中央呼吸器センター
- 睡眠時無呼吸症候群 – 独立行政法人国立病院機構 近畿中央呼吸器センター

